L’introduction au raisonnement clinique évoquée dans un précédent article, a permis d’identifier la nécessité de recueillir des données en s’appuyant sur le principe de transversalité, en vue de les analyser pour adapter les soins à la personne prise en charge. En fait, a été identifié par ce biais, de façon informelle, la démarche clinique qui se définit comme un « processus qui s’appuie sur une conception humaniste des soins qui prend en considération l’expression personnalisée des maladies et les réactions comportementales de la personne à sa maladie, à son placement, à son hospitalisation ».[1] Le raisonnement clinique, processus intellectuel organisé de la pensée, a donc été identifié comme un élément incontournable de cette démarche, qui contribue à la construction du processus de soin, et qui sous-tend les actions infirmières.
La personnalisation des soins sous-entend de comprendre le contexte dans lequel évolue la personne. La notion de besoin, en référence au modèle conceptuel retenu[2], demeure un pôle de pertinence pour déduire et organiser les activités de l’infirmier, toutefois pour que le relevé systématique d’informations ait du sens, il importe:
- de resituer les besoins dans un contexte et de les mettre en corrélation
- de considérer les connaissances relevant des domaines biopsychosociaux
- de s’appuyer sur les concepts fondamentaux en lien avec la situation et le lieu de soin
LE PROCESSUS DE SOIN
La définition du processus s ’apparente à la définition du raisonnement clinique. Mais , le processus de soin peut se définir comme une approche dynamique d ’une suite ordonnée d ’opérations qui a pour but la production de soins infirmiers, de caractère singulier, spécifique, général.Il s’agit
« suite ordonnée d ’opérations qui a pour finalité la prestation de soins individualisés, continus et adaptés aux besoins d ’une personne ».
LE RAISONNEMENT CLINIQUE
Pour rappel, le raisonnement clinique est une relation de causalité, base fondamentale de toute démarche scientifique, qui demande que tout phénomène soit relié à un autre. Il s’appuie sur le concept de transversalité pour aboutir au processus de soin et aux pratiques de soin infirmier. C’est un processus intellectuel organisé de la pensée qui contribue à la construction du processus de soin en tenant compte de la singularité de la personne en vue d ’une ou plusieurs actions de soin.
L’acte infirmier est la résultante du processus intellectuel. C ’est l’aboutissement visible du processus, c’est à dire des opérations qui interviennent avant et après l’acte infirmier. Le soin infirmier s’obtient à travers un processus mettant en jeu, en situation, des interactions:
- De la réalité extérieure à l ’infirmière et notamment la situation singulière de la personne soignée
- Des représentations de l ’infirmière, en particulier son système de valeurs
- Des lois et des règles qui régissent la pratique du soin infirmier (législation, éthique)
L ’analyse des interactions entre ces différents éléments est réalisée en mobilisant des concepts issus de différents champs de connaissances. D’ailleurs, selon Bergson, « La théorie sans la pratique est impuissante, mais la pratique sans la théorie est aveugle. »
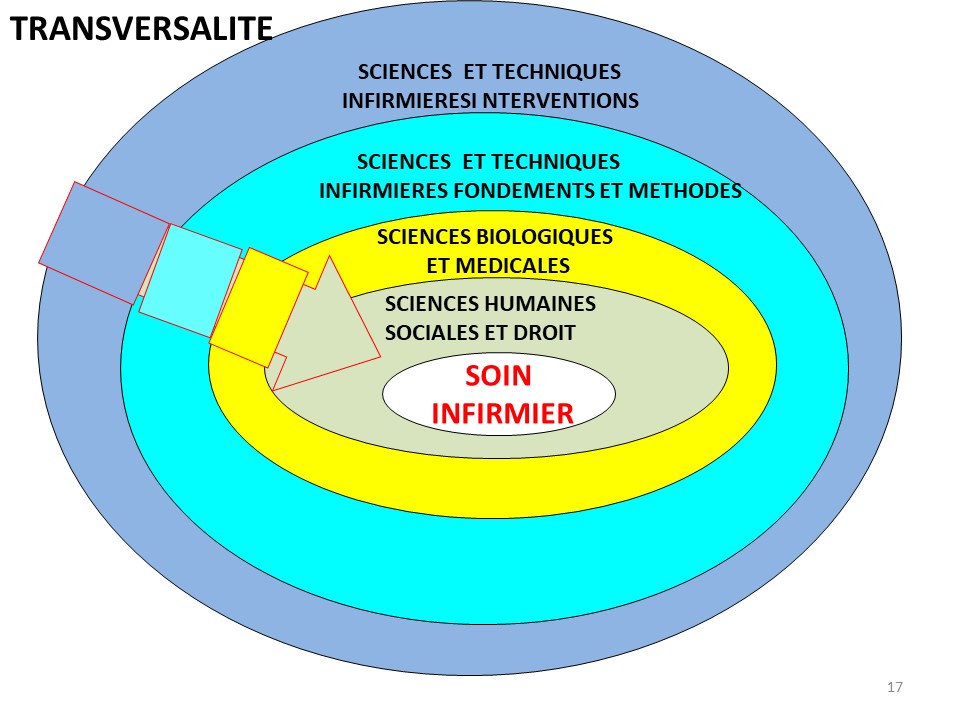
Appréhender la situation de soin de façon singulière suppose un fonctionnement sur un mode analytique, s’appuyant sur une méthodologie spécifique. Cette méthodologie spécifique est bien entendu le raisonnement clinique et elle repose sur un principe fondamental: la transversalité. En effet, lorsqu’on se réfère au programme des études, il est facile de constater la diversité des champs d’enseignement et l’importance accordée aux liens entre les unités d’enseignement, autrement dit à la notion de transversalité. Pour mener à bien l’analyse de situation de la personne soignée, l’infirmière applique Ce principe de transversalité, c’est à dire qu’elle sélectionne et intègre les connaissances fondamentales issues de différentes disciplines, en rapport avec l’analyse de situation. Les données scientifiques ainsi empruntées permettent la compréhension de la situation problème et une réponse raisonnée.
LE RECUEIL DE DONNEES, PREMIERE ETAPE DU RAISONNEMENT CLINIQUE
Il s’agit d’abord de repérer des éléments de la situation. De quoi est il question?
1. Prise de connaissance de la situation:
- Où se passe la situation?
- Quand se passe la situation?
- Sur quel quart de travail?
- Dans quel contexte?
- Quels sont les acteurs concernés?
- Qui est la personne soignée ? (caractéristiques bio-psycho-sociales)
- Pourquoi est-elle dans ce lieu de soins?
- Qu’est ce qui peut être préoccupant dans la situation?
A partir du repérage des éléments clés, il faut identifier les connaissances scientifiques nécessaires pour traiter la situation, c’est-à-dire qu’il faut relire les éléments-clés d’un point de vue biologique, psychologique et social.
Car le recueil de données est une étape descriptive qui consiste à « rechercher les éléments d’information permettant d’appréhender l’individu dans une approche globale, c’est-à-dire le situer dans son environnement, d’identifier ses habitudes de vie, de resituer la survenue de sa pathologie dans son histoire de vie et d’en identifier les conséquences ».
Les moyens pour recueillir les données sont :
- l’observation
- l’entretien avec la personne et/ou son entourage
- l’examen clinique infirmier centré sur les paramètres vitaux, l’aspect corporel, les gestes, plaintes, postures, mimiques…
Les sources d’information sont effet multiples: le patient, la famille et les proches, les membres de l’équipe soignante, le dossier de soins, …
La structure du recueil est une étape incontournable pour organiser les données et en faciliter la lecture (autrement dit l’analyse) :
- données d’ordre administratif et socio-économique
- connaissances de la personne, données médicales
- données individuelles
Une grande partie des données recueillies sont celles relatives aux 14 besoins de Virginia Henderson . La grille de lecture que constitue les 14 besoins permet d’organiser le recueil et d’identifier les besoins satisfaits et/ou non satisfaits (ou sources de difficultés, besoins perturbés) du patient, ce qui est un début d’analyse de situation par le biais du questionnement et des hypothèses induits à cette étape. Cette identification des besoins satisfits ou non permet d’envisager les interventions infirmières dans la réalisation des soins quotidiens, c’est-à-dire qu’elle permet une déduction des soins du rôle propre infirmier.
Insérer les 2 images recueil de données par besoins
Que doit-on retrouver dans le RECUEIL DE DONNEES ?
Ce recueil doit être préparé, orienté, pertinent. Il est en perpétuelle évolution, soumis au respect du secret professionnel et des règles professionnelles. Il doit être présenté de façon structurée, claire, accessible et facilement utilisable
Généralités et spécificité de l’institution de soin
Caractéristiques synthétiques de l’institution dans laquelle se trouve la personne prise en soin: (missions, objectifs, caractéristiques de classement de l’institution, hôpital public/ privé, établissement à but lucratif ou non, nombre de service, activités, nombre de lits, différents types de prise en charge…
Ces informations sont généralement retrouvées dans le livret d’accueil de l’établissement, et sur la fiche spécifique au service.
Caractéristiques de l’institution, en termes de ressources ou contraintes: locaux (nombre de lits, nombre de secteurs, nombre de lits par chambre), locaux spécifiques ( salle de rééducation, de réunion, d’endoscopie,d’animation…), moyens humains (personnel médical, personnel paramédical, kinésithérapeute, assistante sociale, psychologue, diététicienne, …), population accueillie, capacité d’accueil, DMS (durée moyenne de séjour), type de séjour (ambulatoire, long séjour…), supports , d’informations (dossier médical, dossier de soin, planification murale, protocoles).
Ces données concernant les généralités et les spécificités de l’établissement et du service sont à rédiger une seule fois lorsqu’un étudiant présente plusieurs démarches de soin. Elle est présentée systématiquement en semestre 1 et 2 et sur demande du tuteur et/ du formateur ensuite. Ces informations permettent aux étudiants de mieux appréhender le fonctionnement des institutions de soins en lien avec l’UE 1.2 Santé publique et Economie de la santé.
Singularité de la personne soignée
Identité de la personne soignée
– Etat civil : Nom Prénom (ne noter que l’initiale du nom de famille en lien avec le secret professionnel, car en tant qu’étudiant, les démarches de soin rédigées passent souvent du service au domicile pour être travaillées avec tous les risques de pertes de documents que cela implique)
– Domicile ( Ville), là aussi ne pas noter d’adresse ( toujours en lien avec le secret professionnel)
– Date de naissance et âge
– Nationalité
– Situation professionnelle personnelle ( si retraité, préciser le domaine d’activité)
– Situation familiale : Marié, veuf, divorcé…
– Nombre d’enfants ou frères et sœurs
Date et motif d’hospitalisation
– Date d’entrée dans la crèche, l’unité de soins…
– Motif : pathologie, maintien à domicile impossible…
– Préciser si entrée en urgence, transfert d’un autre service…
Ces éléments figurent sur la fiche de connaissance du patient, élément du dossier de soin. Le motif d’admission est notamment précisé dans les transmissions ciblées, grâce à la macro-cible admission. On le trouve aussi dans le dossier médical, mais ce dernier est parfois difficile d’accès pour un étudiant de semestre 1.
Mode de prise en charge financière
– Sécurité sociale ou autre
– A quel taux ? (80%, 100% en lien avec une ALD ou non, etc)
– Affection de longue durée, accident du travail, prestation dépendance…
– Mutuelle
– Prix de journée
– Forfait journalier
Les renseignements se trouvent sur la fiche administrative et dans le livret d’accueil de l’établissement et ses annexes.
Antécédents personnels et familiaux médicaux et chirurgicaux
– Antécédents familiaux : reprendre uniquement ceux qui ont une incidence sur la personne soignée ® exemple asthme familial
– Antécédents personnels : antécédents médicaux, chirurgicaux, facteurs de risque… (à classer par ordre chronologique, du plus ancien au plus récent et à sélectionnerselon leur intérêt dans la situation actuelle).
Ces informations sont disponibles dans le dossier de soin infirmier et le dossier médical.
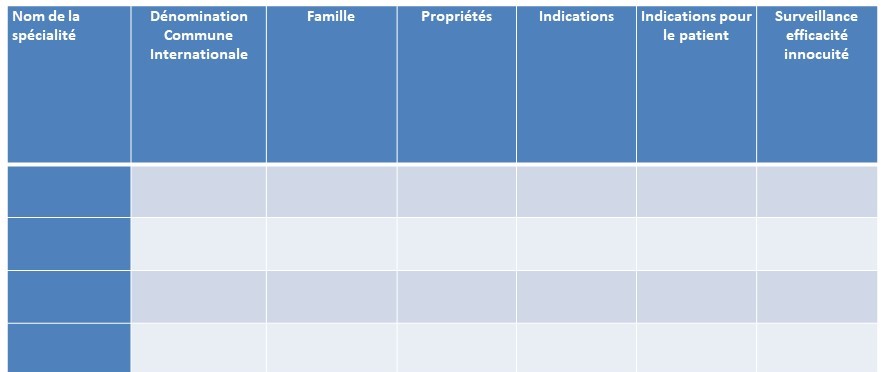
– Traitements prescrits (Fiche de pharmacie)
Ces informations disponibles dans le dossier de soins infirmiers sont à mettre en lien avec les pathologies du patient. Il est demandé aux étudiants de réaliser une fiche de traitement qui leur permet de se familiariser avec les différents traitements, leurs indications et leur surveillance et d’intégrer plus facilement les connaissance sen pharmacologie.
Caractéristiques, habitudes et conditions de vie
– Caractéristiques physiques
– Poids, taille, IMC ( obésité, maigreur, développement staturo-pondéral )
– Décrire les particularités de la personne
Exemples :
- Au niveau du visage : port de lunettes, d’appareil auditif, de prothèse dentaire, de sonde gastrique, sonde ou masque ou lunette à oxygène… ?
- Au niveau du corps : mammectomie, chambre implantable, stimulateur cardiaque , sonde vésicale, drains… ?
- Au niveau des membres : malformation, amputation, plâtre, perfusion… ?
– Position habituelle : alité, assis, demi assis…
– Mode de déplacement : marche seul, avec canne, est en chaise roulante…
– Caractéristiques psychologiques
– Personne ouverte, renfermée, bavarde, triste, pleure, crie, s’ennuie, communique ou non avec son voisin, la famille, le personnel…
– Habitudes de vie – Conditions de vie dans l’institution – Evolution et conséquences
Il s’agit de recueillir les données relatives aux caractéristiques de la personne prise en soins en se servant d’une grille de lecture telle que celle de V. Henderson pour repérer les besoins satisfaits ou non dans le lieu de vie habituel de la personne (domicile ou EHPAD par exemple) et dans l’institution où elle est prise en soins. Il s’agit d’identifier où en est la personne un jour donné par rapport à son degré d’indépendance avant l’entrée dans le lieu de prise en soins.
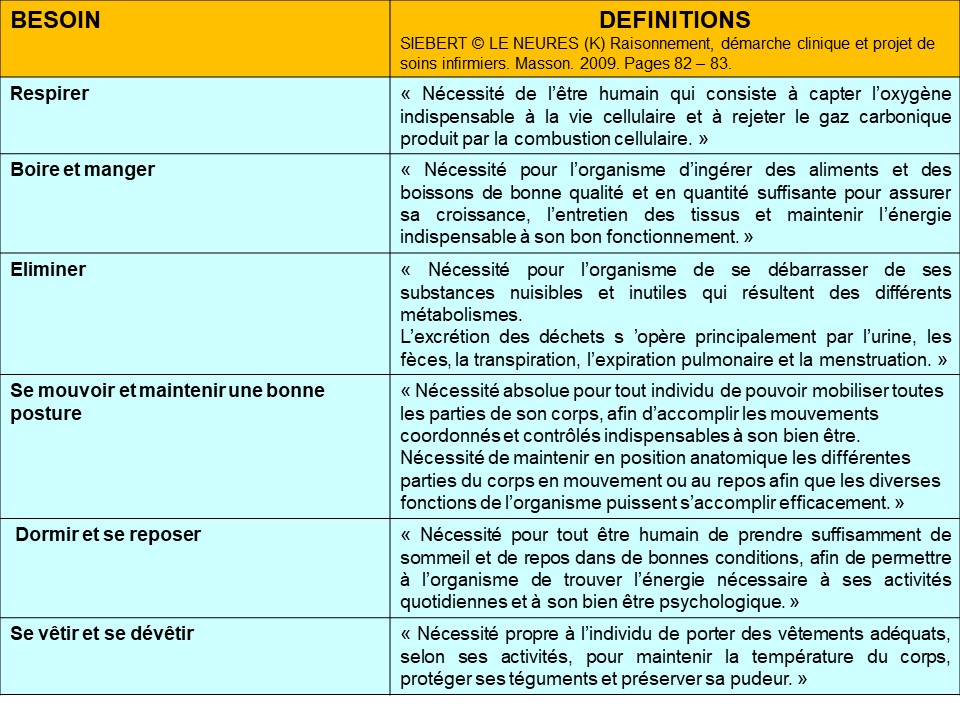
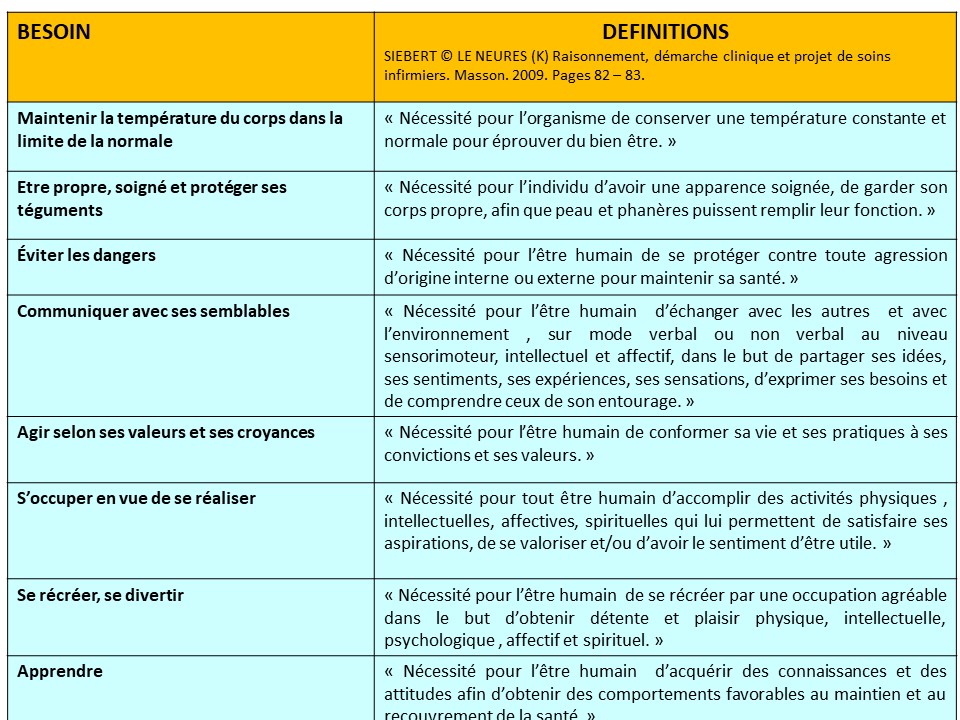
La grille de lecture de V. Henderson (ou toute autre grille) est appréhendée selon une lecture biologique, psychologique, sociale et une lecture conceptuelle (ex : dépendance, hygiène, douleur, vieillissement, développement psychomoteur, éducation, relation…) en fonction de la spécificité de la situation et du lieu de soin
Il y a également d’autres repères important pour recueillir les données en situation lorsqu’on est étudiant, en ce qui concerne les pathologies que présente la personne prise en soins: définition, épidémiologie, mécanisme, signes cliniques, causes, conséquences biopsychosociales, complications, traitement (buts, effets secondaires, surveillance Complications immédiates, long terme), examens (préparation, buts, surveillance, complications), prise en soins à long terme (éducation thérapeutique, suivi).
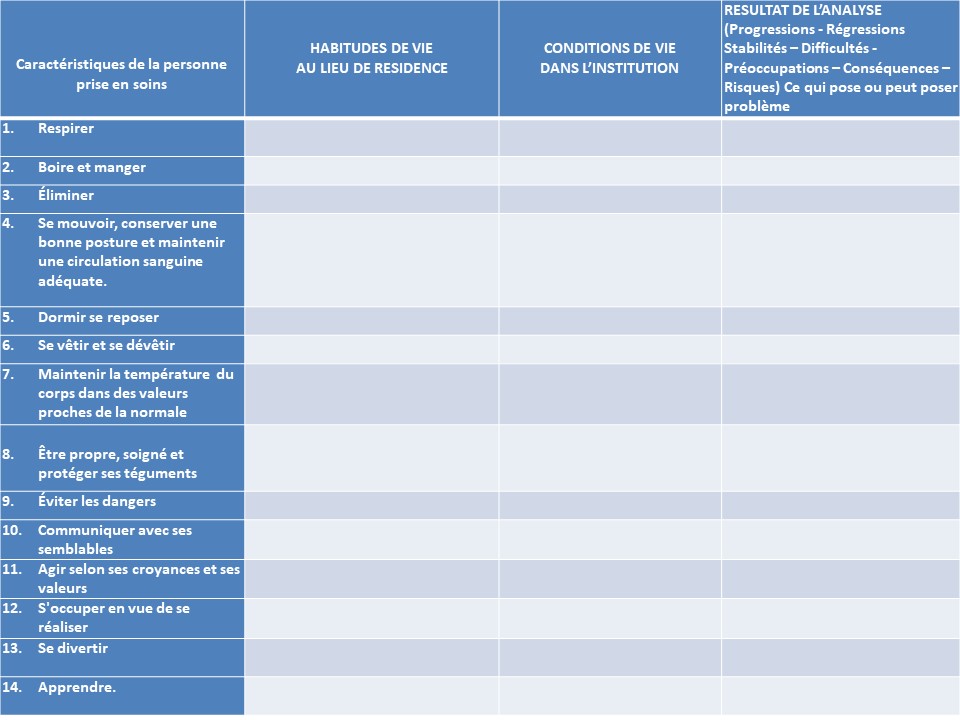
La dernière colonne , intitulée : Progressions – Régressions – Stabilités – Difficultés – – Préoccupations – Conséquences – Risques – Ce qui pose ou peut poser problème Correspond au résultat d’une analyse des données
Pour s’initier à l’analyse des données l’étudiant de semestre 1 rédige en dehors de ce tableau l’analyse des données afin de dégager ce qui pose ou risque de poser problème et proposer les actions à mettre en place.
Pour ce faire, il structure son écrit en regard de chacun des 14 besoins.
Il est important d’avoir à l’esprit que cette grille est un outil pour les étudiants qui sont en apprentissage. Elle n’est le plus souvent utilisée qu’en première année pour les aider à organiser leur recueil.
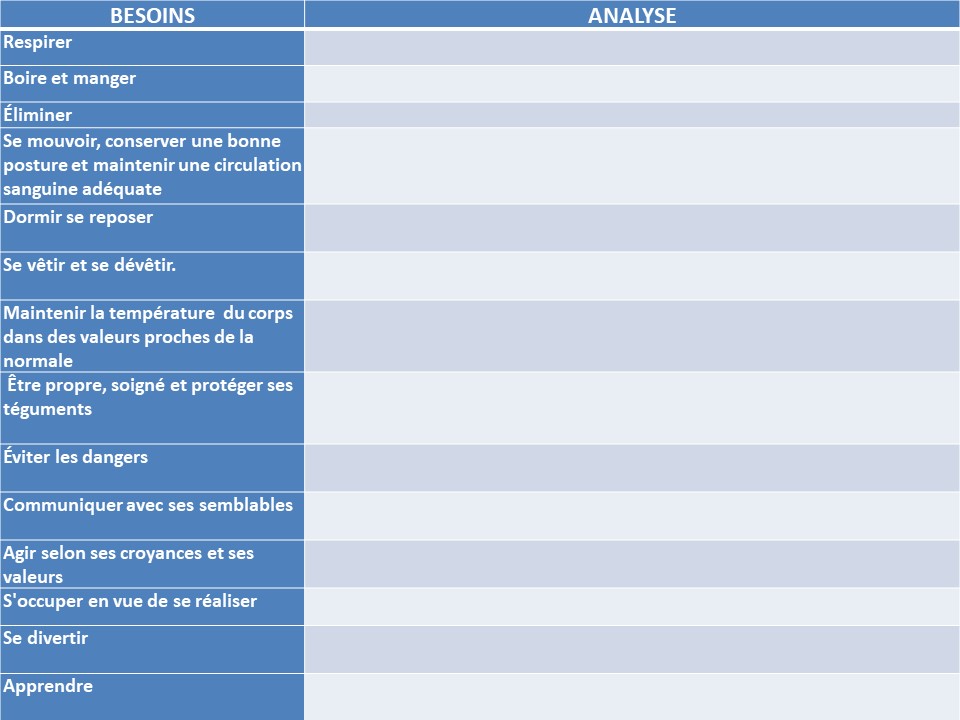
Pour conclure voici un tableau qui résume tout ce à quoi il faut penser lors du recueil de données.

[1] PSIUK (T) L’apprentissage du raisonnement clinique. De Boeck. Bruxelles. 2012. Page 22.
[2] Théorie des besoins selon Virginia HENDERSON