Dans ce douzième article, j’aborde l’efficacité des vaccins contestée par leurs opposants. Et justement hier, la DREES a publié sur son site des chiffres très parlants que je mets en conclusion.
Argument n°12: La supposée efficacité de ces nouveaux « vaccins » se base en grande partie sur les tests très peu fiables « PCR » qui donnent jusqu’à 97% de faux positifs.
90% de protection contre le Covid-19 avec deux doses et 80 % avec une seule », c’était le résultat prometteur d’une campagne de vaccination chez les soignants américains avec les vaccins de Pfizer et de Moderna, rendu public lundi 29 mars 2021. Toutefois, certains laboratoires comme AstraZeneca ont révisé à la baisse le taux d’efficacité de leur vaccin sur les cas symptomatiques. De quoi alimenter les questionnements sur ces chiffres, la façon dont ils sont calculés, contrôlés et dont, éventuellement, ils évoluent. Bien entendu les opposants de tous poils se contentent des gros titres et ne lisent pas les articles qu’ils mentionnent dans leur intégralité ou ne vérifient pas les sources. Ceci dit, leur lecture n’est pas toujours facile et vous allez le constater avec cet article qui se réfère entre autres à des des notions mathématiques comme les probabilités conditionnelles.
Qu’est-ce que l’efficacité pour un vaccin ?
Quand on parle d’un vaccin efficace à 90 % contre le Covid-19, cela veut dire que ce vaccin réduit de 90 % le risque de développer une forme symptomatique de la maladie par rapport à un autre groupe témoin qui n’a pas reçu le vaccin, dans un moment où l’épidémie est présente. Différents taux d’efficacité ont été mis en avant par les laboratoires : l’efficacité du vaccin de Johnson & Johnson est de 66 % en général, mais elle monte à 85 % lorsque l’on se concentre sur la prévention des formes graves de la maladie. En Israël, où des essais en condition réelle ont lieu depuis plusieurs mois, le taux d’efficacité de la formule de Pfizer-BioNTech contre les formes graves de la maladie est monté jusqu’à 97 %.
Comment est-elle calculée ?
L’efficacité des vaccins peut être évaluée à partir de la phase 3 des essais cliniques, quand ils sont testés sur des dizaines de milliers de personnes. Car pour obtenir des projections probantes sur une population dans son ensemble, il faut disposer d’une base raisonnable de personnes infectées (d’un point de vue statistique).
Ce taux est calculé en prenant deux groupes de volontaires, l’un vacciné, l’autre sous placebo, et en les comparant durant une période épidémique donnée. Les chiffres de l’efficacité sont arrêtés quand un nombre prédéfini de malades du Covid-19 est atteint parmi les volontaires. Une autre possibilité peut être d’infecter volontairement des personnes préalablement vaccinées, une « infection contrôlée », et d’observer le résultat (cette technique est plus rapide car il n’y a pas besoin d’attendre que le virus circule, mais elle est éthiquement discutable dans le cas d’une pandémie comme celle du Covid-19 ).
Dans les essais classiques, où on laisse le virus circuler, chaque laboratoire se fixe un objectif (qui peut être revu à la hausse, pour renforcer la solidité des données) : par exemple, Pfizer-BioNTech a souhaité atteindre 170 cas de malades, et Moderna 196. Des cibles qui permettent ensuite de calculer le taux d’efficacité : chez Pfizer, parmi les 170 personnes ayant contracté le Covid-19, seulement huit appartenaient au groupe des vaccinés, ce qui donne un taux de protection de 95 % (en moyenne, sans détailler les cas graves ou les tranches d’âge). Chez Moderna, où onze personnes sont tombées malades au sein du groupe vacciné sur les 196, on obtient un taux de 94 %…
Je vous mets en lien un site sur le calcul de l’efficacité d’un vaccin: https://programmaths.fr/efficacite-dun-vaccin/ et une video; Attention réservé aux matheux!!!
Qui contrôle ces mesures ?
Dans la phase 3 des essais cliniques les plus sensibles, lorsque des vies ou des effets graves sur la santé sont en jeu, les laboratoires doivent travailler avec un comité de surveillance et de suivi des données (data and safety monitoring board, en anglais) afin de garantir que les droits des participants à l’essai soient préservés. Créé sur mesure et composé d’experts médicaux, statistiques et éthiques, le comité peut lever l’anonymat des données en cas d’études à l’aveugle. Ce suivi est soumis aux responsables sanitaires, la Food and Drug Administration (FDA) américaine, l’Agence européenne des médicaments et les institutions nationales.
Le comité de surveillance et de suivi fournit un conseil indépendant afin de garantir de ne pas exposer les participants à des risques injustifiés. Il émet en outre des recommandations concernant la poursuite, la modification ou l’arrêt d’un essai. Ses membres sont sélectionnés et nommés par le promoteur, mais ils ne doivent avoir aucun lien avec l’essai, afin de préserver leur objectivité.
Le cas d’AstraZeneca est un bon exemple de l’efficience de ces mécanismes d’encadrement : après plusieurs échanges en février et mars avec le laboratoire, les contrôleurs auraient signifié que les derniers résultats montraient une efficacité réelle située entre 69 % et 74 %, Le comité avait recommandé fortement que cette information soit rendue publique dans le communiqué de presse du 22 mars, plutôt que d’afficher seulement les 79 % résultant d’une analyse provisoire. Dont acte, trois jours plus tard, avec un erratum publié par AstraZeneca.
Pourquoi le taux d’efficacité peut-il varier ?
L’efficacité d’un même vaccin peut varier en fonction de plusieurs critères, notamment la définition de l’efficacité retenue (selon que l’on se concentre sur la prévention des formes graves ou pas) mais aussi de la dose administrée, ou encore de l’intervalle entre les doses. Pour reprendre un exemple issu des cohortes d’AstraZeneca, l’efficacité atteint 82,4 % chez les volontaires avec un intervalle de douze semaines ou plus entre les deux doses, contre 54,9 % avec moins de six semaines.
Quelle est l’efficacité des vaccins contre les variants ?
À chaque nouveau variant se pose la question du maintien de l’efficacité des vaccins. Contre les variants Alpha (dit « anglais »), Bêta (dit « sud-africain ») et Gamma (dit « brésilien »), on observe une petite perte d’efficacité mais le niveau de protection reste élevé. Par exemple, les vaccins à ARN messager (ceux de Pfizer et de Moderna) protégeaient à 88 % contre le virus original. Cette protection s’établit à 86 % contre le variant Alpha et 77 % contre le Bêta (alors même que sa mutation lui permettait de mieux échapper au système immunitaire), selon une étude française parue dans la revue The Lancet Regional Health Europe.
Contre le variant Delta (dit « indien ») qui circule désormais en majorité en France métropolitaine, là encore on constate une réduction minime de l’efficacité. Contre les formes symptomatiques, la protection est de 79 à 88 % avec deux doses du vaccin de Pfizer et de 72 % avec une dose de Moderna. Elle est de 60 à 67 % pour deux doses d’AstraZeneca. Ces données sont tirées de diverses études et compilées par le Dr Éric Topol, du Scripps Research Institute aux États-Unis. La baisse un peu plus marquée pour le vaccin AstraZeneca a conduit la Haute Autorité de santé à recommander de privilégier les vaccins à ARNm (Pfizer ou Moderna) pour les personnes qui démarrent la vaccination ou en deuxième dose pour celles vaccinées avec AstraZeneca pour leur première dose. On ne dispose pas encore de données précises sur le vaccin de Janssen.
Les données de protection que je viens de relater sont des données concernant toutes les formes de Covid, légères comme très graves, et ce qui est rassurant c’est que la protection se maintient mieux contre les formes très graves menant à une hospitalisation : elle est supérieure à 90 % pour les trois vaccins Pfizer, Moderna et AstraZeneca.
En résumé, si l’efficacité est réduite, elle est toujours très importante. Depuis, l’industrie et la recherche académique se sont mises en quête d’un vaccin de deuxième génération capable de protéger contre plusieurs variants à la fois.
Quelle est l’efficacité des vaccins contre la transmission ?
En réduisant le nombre de personnes infectées, les vaccins réduisent de facto la circulation du virus et donc le risque de transmission. Et quand bien même les personnes vaccinées sont infectées, elles le sont sans doute moins longtemps et moins gravement, ce qui laisse penser qu’elles sont moins contagieuses. Cependant, la traduction en chiffres est difficile à estimer précisément. Une étude menée dans des foyers britanniques au sein desquels une personne infectée par le Covid habitait montre que la transmission à l’entourage est réduite de moitié environ quand la personne infectée était vaccinée par rapport à une personne infectée mais non vaccinée. Cela illustre le fait que la vaccination réduit effectivement mais partiellement la transmission. Cette réduction réelle justifie que les proches ou les soignants entourant une personne fragile ne pouvant pas être protégée par la vaccination (comme une personne immunodéprimée) se fassent vacciner. Cette réduction partielle explique pourquoi la vaccination des autres n’est pas suffisante pour être soi-même protégé.
Fiabilité des tests RT-PCR
Je vais maintenant m’atteler à la fiabilité des tests PCR mise en doute par les opposants aux vaccins ou les indécis.
Tout d’abord, qu’est-ce qu’un test PCR et comment çà marche ?
Les tests par PCR sont conçus pour détecter le matériel génétique du virus. Puisque les coronavirus n’ont pas d’ADN, la première étape de l’analyse consiste à convertir l’ARN du virus en ADN par un processus qu’on appelle la transcription inverse. Cette étape est nécessaire parce que l’ADN est beaucoup plus stable que l’ARN. Ensuite, la machine à PCR génère des millions de copies de l’ADN au cours d’un certain nombre de cycles (un peu comme une machine à laver). Ce processus, très important, appelé « amplification », permet de détecter même d’infimes quantités d’ADN. Plus on fait de cycles, plus on produit de copies de l’ADN, ce qui le rend plus facile à trouver. Si on n’arrive pas à copier le fragment d’ADN recherché, cela signifie qu’il n’y avait pas de virus dans l’échantillon, ou qu’il y en avait tellement peu que même ce test, très sensible, n’est pas arrivé à le détecter. L’analyse par PCR nous dit donc si le virus a été détecté (positif) ou non (négatif).
Les test virologique (RT-PCR) est le test de référence pour déterminer si une personne est porteuse du virus grâce à un prélèvement réalisé par voie nasale à l’aide d’un écouvillon inséré dans la narine jusqu’à 15 cm. environ. Ce test ne prend que quelques secondes et peut être plus ou moins douloureux en fonction de sa sensibilité.
La Haute Autorité de Santé a néanmoins confirmé la bonne sensibilité des tests PCR salivaires. La sensibilité de ces tests est estimée à 85%, ce qui est légèrement inférieur (3% à 11%) à celle des tests PCR qui utilisent le prélèvement nasopharyngé. C’est peut être cette différence qui fait dire dans l’argumentaire des opposants au vaccin que les tests ne sont pas fiables et donnant 97% de faux positifs.
La Haute Autorité de santé (HAS) autorise les tests RT-PCR salivaires de détection de la Covid-19 depuis le 11 février 2021, pour les personnes sans symptômes, ce qui permet d’élargir leur usage qui était jusqu’alors réservé à des cas bien spécifiques. Le déploiement de ces tests salivaires est destiné en priorité aux publics pour lesquels le prélèvement nasopharyngé est difficile ou impossible, et pour des dépistages itératifs dans des milieux fermés. Il est ainsi utilisé dans les écoles, puis dans des collèges, lycées et universités, mais également auprès des personnes en situation de handicap, dans les établissements de santé (ES), dans les établissements sociaux et médico-sociaux (ESMS) et les établissements d’accueil du jeune enfant (EAJE). Sont également concernés les personnels soignants, qui sont amenés à se tester très régulièrement. Les résultats sont disponibles en 24 heures.
Il ne faut pas confondre ces tests virologiques avec les tests antigéniques.
Un test antigénique se déroule comme un test RT-PCR nasopharyngé avec un écouvillon. Ce type de test virologique permet de détecter la présence de protéines du coronavirus, les antigènes, pour déterminer si une personne est porteuse du virus au moment où elle se fait prélever. L’écouvillon est ensuite placé dans une solution d’extraction du virus. Le résultat est une lecture directe sous forme de barres qui apparaissent sur un petit boîtier en plastique. La particularité de ce test est que les résultats sont disponibles en 30 minutes maximum. Les pharmaciens, les médecins généralistes et les infirmiers diplômés d’État peuvent s’approvisionner en tests antigéniques afin de tester ces différents publics. Ils peuvent également utiliser ces tests dans le cadre des visites au domicile des patients.
A savoir que les autotests sont des tests antigéniques, à réaliser soi-même, après lecture des conditions d’utilisation fournies avec le matériel et permettent de détecter la présence du SARS-COV-2 chez les personnes à l’aide d’un prélèvement nasal. Ces autotests présentent une sensibilité plus faible, l’auto-prélèvement étant un facteur limitant la fiabilité. Il ne s’agit donc que d’un atout supplémentaire par une auto surveillance en pratiquant des tests répétés, par exemple 2 fois par semaine, pour suivre et contrôler l’épidémie, en facilitant la détection de cas asymptomatiques positifs et rompre le plus rapidement possible les chaines de contamination ; ils permettent d’amplifier le dépistage. La notion d’utilisation répétée est importante, car ces tests étant moins sensibles, la répétition augmente les chances de détecter le virus au début de la maladie, c’est à dire au moment où il est le plus présent et le plus facilement détectable et surtout le plus contagieux. Les personnes symptomatiques et les cas contact doivent continuer à se faire tester par RT-PCR ou tests antigéniques sur prélèvement nasopharyngé réalisé par un professionnel.
Mais d’où sort le chiffre des 97% de faux positifs (ou 90% selon d’autres sources) ? Y a-t-il réellement autant de faux positifs ? Ces chiffres sont brandis par certains sur les réseaux sociaux pour contester la fiabilité des tests PCR, prétendant également que les chiffres communiqués par le gouvernement sont surestimés. La rumeur vient d’un article du New York Times sur la politique de dépistage du Covid-19 aux États-Unis publié le 29 août 2020. (https://www.nytimes.com/2020/08/29/health/coronavirus-testing.html?auth=login-email&login=emailathttps://www.leparisien.fr/sports/football/covid-19-comment-mandanda-peut-il-etre-de-nouveau-positif-04-09-2020-8378508.php ). Plusieurs spécialistes estimaient à l’époque que les tests virologiques (ou PCR) pratiqués à grande échelle seraient trop sensibles car les tests standards diagnostiquent comme positif un grand nombre de personnes qui pourraient porter des quantités insignifiantes de virus ». En effet, les tests PCR sont très précis, afin de chercher le virus présent dans les échantillons, la technique PCR utilise « l’amplification par cycles» (voir plus haut). Moins il faut de cycles, plus la quantité de virus, ou charge virale, dans l’échantillon est élevée. Plus la charge virale est élevée, plus le patient est susceptible d’être contagieux. Et des tests avec des seuils si élevés peuvent détecter des restes d’infection. A titre d’exemple, à 33 ou 34 cycles d’amplification, on est encore contagieux. À 36 ou 37 cycles, on ne l’est plus car la présence du virus est trop faible. Et ce que les chercheurs expliquent dans l’article du New York Times, c’est qu’il serait bon « d’ajuster le seuil de cycle utilisé pour décider qu’un patient est infecté.
Par ailleurs, dans l’article du New York Time, il n’est à aucun moment question de faux positifs. Il y est écrit que « 90 % des personnes testées positives ne portaient pratiquement aucun virus ». Ce qui veut dire que les tests sont si sensibles que pour 90 % des personnes testées positives, l’ARN du virus était si peu présent que la personne pourrait ne jamais développer de symptômes ou être contagieux. Les personnes testées positives mentionnées dans l’article portaient bien une trace du virus, aussi infime soit elle, mais on ne peut parler de faux positifs.
Pour info, un faux positif est un test qui indiquerait que le patient est testé positif alors qu’il n’y a aucune trace de virus.
Pour en finir avec l’efficacité des vaccins, où en sommes-nous aujourd’hui en France ?
La Direction de la recherche, des études, de l’évaluation et des statistiques (Drees) a publié hier vendredi 6 août 2021 en open data, pour la première fois, des données « croisées » entre les bases de données des tests, des hospitalisations, et de la vaccination liée au Covid-19.
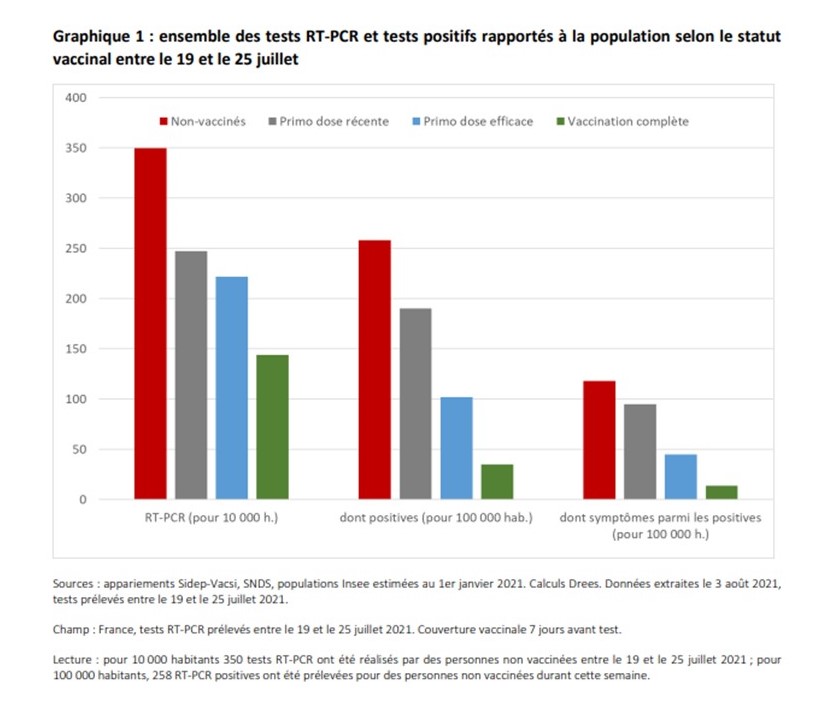
Entre le 19 et le 25 juillet, le taux de tests RT-PCR positifs (rapport entre le nombre de tests RT-PCR positifs et le nombre d’habitants) parmi les personnes non-vaccinées s’élève à 258 pour 100 000 habitants. Parmi les personnes complètement vaccinées, il est 7 fois plus faible et s’établit à 35 tests positifs pour 100 000 habitants vaccinés.
Le taux de positivité des tests (rapport entre le nombre de tests RT-PCR positifs et le nombre de tests réalisés) des non-vaccinés est trois fois supérieur à celui des complètement vaccinés. Le taux de dépistage (nombre de tests réalisés pour 100 000 habitants) est plus faible chez les personnes vaccinées, ce qui peut s’expliquer en partie par l’absence de nécessité de faire un test pour ces personnes en cas d’activité nécessitant un pass sanitaire.
La vigueur de la vague épidémique actuelle fait bondir la fréquence des tests positifs parmi l’ensemble de la population, mais l’augmentation depuis fin juin de cette fréquence parmi les non-vaccinés est plus prononcée que celle parmi les personnes complètement vaccinées.
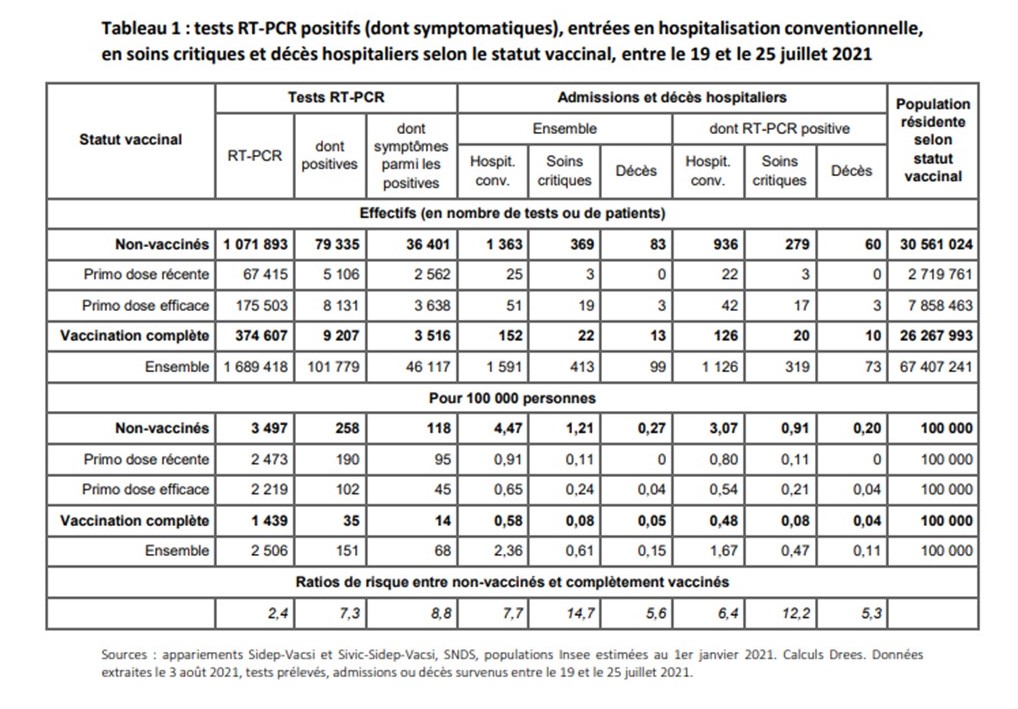
Entre le 19 et le 25 juillet, 87 % des entrées en soins critiques proviennent de personnes non vaccinées
Sur la base des effectifs entrés à l’hôpital entre le 19 et le 25 juillet 2021 dont le test positif a pu être identifié dans SI-DEP, 87 % des admissions en soins critiques et 83 % des admissions en hospitalisation conventionnelle sont le fait de personnes non-vaccinées, tandis que les patients complètement vaccinés représentent 6 % des admissions en soins critiques et 11 % des admissions en hospitalisation conventionnelle. Pour les décès, ces ratios s’élèvent à 82 % pour les personnes non vaccinées et 14 % pour les personnes complètement vaccinées. Rappelons qu’en population générale, la part des personnes non vaccinées (estimée sur la même période de référence) est de 45 % et celles des personnes complètement vaccinées de 39 %.
En rapportant les effectifs à la population de chaque statut vaccinal, les entrées en soins critiques s’élèvent à 9,1 patients pour 1 million de non-vaccinés et 0,8 pour un million de complètement vaccinés entre le 19 et le 25 juillet. Ainsi à taille de population comparable, il y a 12 fois plus d’entrées en soins critiques parmi les non-vaccinés que parmi les complètement vaccinés.

Webographie