Ce genre de propos me fait bondir. Donc….à mon clavier pour leur répondre.
L’argumentaire des antivax est structuré mais ne repose pas sur la vérité. Il rassemble des faits sélectionnés pour servir leur influence puis les organise pour qu’ils paraissent vrais.
Ainsi, les publications des anti-vaccins semblent presque parfaites : elles sont factuelles, simulent une méthode scientifique et elles sont narratives. Enfin, elles exploitent l’effet d’échelle permis par Internet et les informations étant rétribuées aux clics, les fausses nouvelles s’avèrent très rentables pour les géants du Net.
Primo, les idées des opposants aux vaccins sont d’autant plus écoutées que, dans de nombreux pays, les gouvernements leur ont donné du grain à moudre par le passé avec des scandales sanitaires qui ont ébranlé la confiance de leurs citoyens. L’effet de ces scandales sur l’opinion est désastreux et lentement réversible.
Secondo, comme tout médicament, aucun vaccin n’est sûr et efficace à 100%. Ce qui distingue les vaccins des autres médicaments, c’est qu’ils sont préventifs et surtout, ils sont administrés à des personnes non malades. Les effets positifs sont donc par définition peu visibles, ce qui ouvre la porte aux démonstrations et spéculations sur les effets négatifs. Bien sûr, malgré ces particularités, les bénéfices individuels des vaccins sont importants et leurs bénéfices collectifs sont énormes. Là où la couverture vaccinale est suffisante, des maladies ont été éradiquées ou sont devenues très rares. Il n’y a plus aujourd’hui de nouveau médicament qui permette un tel progrès médical massif. Enfin, les vaccins sont soumis à des normes de sécurité bien supérieures à celles qu’on accepte pour les autres médicaments. Pour mémoire, la variole a été déclarée éliminée par l’OMS en 1977 . De même, la poliomyélite a vu sa fréquence diminuer de 99% depuis 1960 . Pour ces deux affections graves il est évident que ce sont les politiques de vaccinations obligatoires qui en ont eu raison. Le nier procède de l’ignorance ou de la mauvaise foi.
Tertio, il y a la question économique. Les anti-vaccins avancent que c’est l’influence des lobbys pharmaceutiques qui fait plier l’Etat, ce qui est faux. Pour l’Etat, les vaccins représentent un investissement extrêmement sûr et rentable. Il n’y a pas de médicament plus intéressant économiquement pour l’Etat que les vaccins. Par ailleurs, la généralisation de l’obligation vaccinale représente un surcoût immédiat pour l’Assurance-maladie inférieur au dix millième de so budget. Quant aux les laboratoires, les vaccins ne sont certes pas pour eux un mauvais business, mais ils ne représentent pas le plus gros volume (moins de 1 % du chiffre d’affaires mondial) et ne sont pas les plus rémunérateurs.
Ces vérités sont incontournables, mais elles peuvent être racontées sans tromper. On pourra évidemment toujours arguer qu’elles sont au service d’un complot généralisé mais la réalité, c’est qu’elles n’ont ici pas d’autre objectif que de rendre évident qu’il faut se faire vacciner.
Seule l’hygiène a permis la disparition des maladies infectieuses????
C’est l’un des arguments fréquemment avancé par les opposants à la vaccination. Cet argument repose sur l’observation que, pour certaines maladies, la mortalité a diminué avant l’arrivée du vaccin. L’amélioration des soins et de l’hygiène est certes un des facteurs qui a permis d’améliorer la situation sanitaire des pays dits développés après les découvertes de Lister et Pasteur. Mais ce facteur à lui seul ne suffit pas. Mais pour observer l’efficacité d’une vaccination, l’indicateur le plus pertinent n’est pas le nombre de morts, mais le nombre total de personnes infectées. Et là, les données montrent nettement que l’introduction du vaccin est suivie d’une diminution, voire d’une disparition, de la maladie.
L’exemple du Japon est éloquent. En 1975, à la suite d’effets secondaires rarissimes ayant entraîné le décès de deux enfants, le programme de vaccination contre la coqueluche a été suspendu. De ce fait, la couverture vaccinale s’est effondrée et le nombre de malades est passé de 373 en 1974 à plus de 13.000 en 1979. En 1981, le programme de vaccination a repris et a rapidement été suivi d’une diminution du nombre de cas. Or, entre 1975 et 1981, le Japon n’a pas connu de changement en matière d’hygiène. Par ailleurs, la bactérie responsable de la coqueluche ne dépend pas des conditions sanitaires puisque son seul réservoir est l’homme et sa transmission se fait par voie aérienne (la toux).
Aussi, l’efficacité des vaccins et leur bénéfice en termes de santé publique, eux, ne souffrent aucun doute. Car si les vaccins peuvent entraîner, dans de très rares cas, des effets indésirables, ils ont également fait disparaître ou se raréfier quasiment toutes les maladies qu’ils ciblaient. La preuve avec les pathologies visées par les 11 vaccins obligatoires en France.
Diphtérie
Vaccin obligatoire inscrit au calendrier vaccinal en 1938.
Couverture vaccinale
Proportion de vaccinés en 2015 parmi les sujets âgés de :
24 mois à 98,9% 6 ans à 95,8% 11 ans à 90,3% 15 ans à 95%
La diphtérie, maladie provoquée par la toxine de la bactérie Corynebacterium diphteriae, peut être mortelle, notamment pour les enfants. Responsable de plus de 3 000 décès en 1945, l’incidence de la maladie a très fortement chuté après la généralisation de la vaccination la même année. Aujourd’hui, la diphtérie a quasiment disparu de l’Hexagone et les rares cas déclarés sont importés (d’un autre pays) chez des sujets non ou mal vaccinés (c’est-à-dire n’ayant pas reçu toutes les doses).
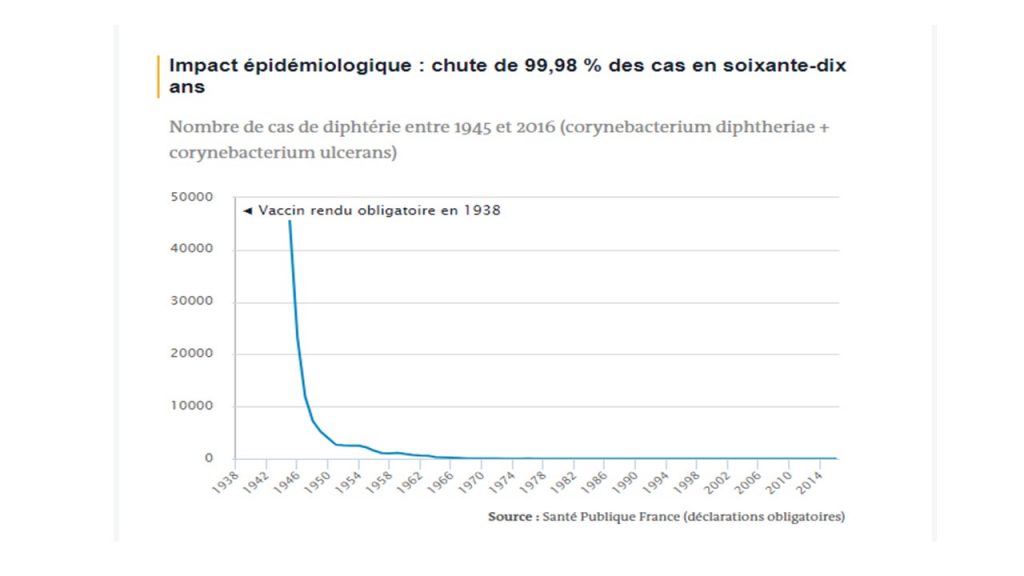
Tétanos
Vaccin obligatoire introduit en 1938, inscrit au calendrier vaccinal en 1940, obligatoire pour les nourrissons depuis 1952.
Couverture vaccinale
Proportion de vaccinés en 2015 parmi les sujets âgés de :
24 mois à 98,9% 6 ans à 95,8% 11 ans à 90,3% 15 ans à 84%
Comme la diphtérie, le tétanos est une infection devenue extrêmement rare en France grâce à la vaccination. A la différence que la maladie n’est pas éradicable car due à la toxine produite par une bactérie naturellement présente dans la terre. La couverture vaccinale très haute a permis de réduire radicalement le nombre de personnes infectées, mais ne protège pas toute la vie. L’immunisation ne dure qu’une vingtaine d’années et le manque de rappels chez les adultes affaiblit la protection (en 2012, un Français sur deux se disait à jour de ses rappels). Sur les 111 cas déclarés entre 2004 et 2013, 83 % concernaient des personnes âgées de plus de 70 ans. Vingt-neuf d’entre elles sont mortes de la maladie.
L’infection survient principalement après des blessures minimes (dues entre autres à des travaux de jardinage) lorsque la plaie est en contact avec la terre, du matériel contaminé ou des animaux (griffures, morsure).
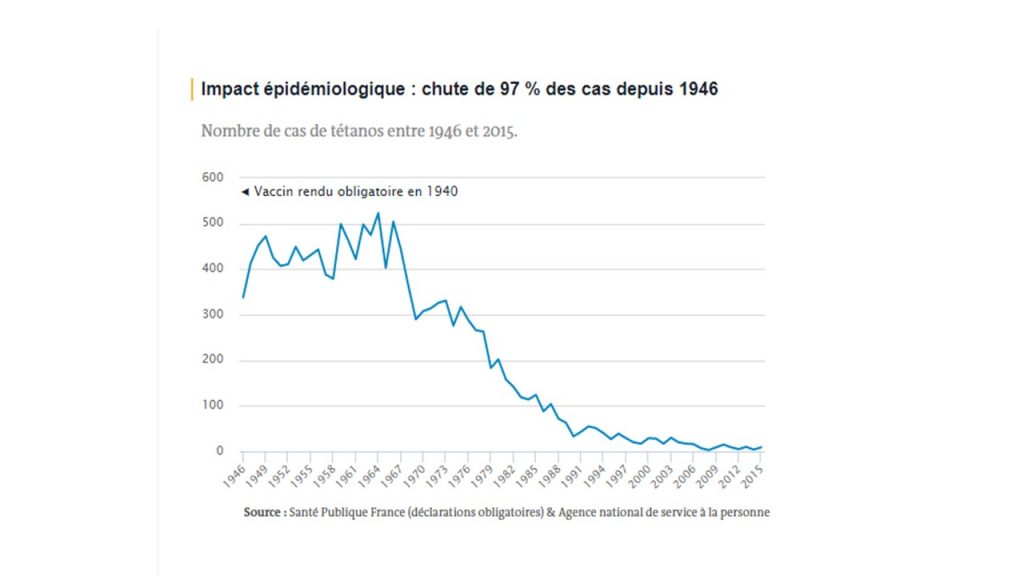
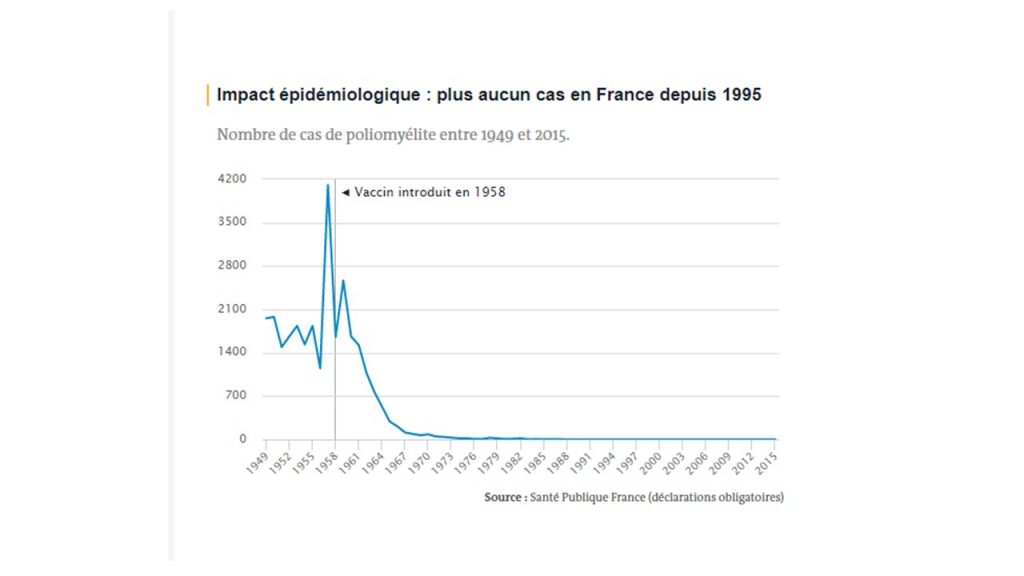
Poliomyélite
Vaccin obligatoire introduit en France en 1958, inscrit au calendrier vaccinal en 1964.
Couverture vaccinale
Proportion de vaccinés en 2015 parmi les sujets âgés de :
24 mois à 98,9% 6 ans à 95,8% 11 ans à 90,3% 15 ans à 84%
La poliomyélite a disparu de France depuis 1989, date du dernier cas autochtone diagnostiqué (à l’exception du cas importé de 1995), grâce à la vaccination (rendue obligatoire en 1964). La maladie est considérée comme éradiquée en Europe depuis 2012 et fait l’objet d’un programme d’éradication mondiale de l’Organisation mondiale de la santé (OMS) depuis 1988. Elle ne persiste durablement que dans deux pays (le Pakistan et l’Afghanistan) et l’OMS espère l’éradiquer d’ici à 2018.
Dans les dix ans qui ont précédé l’introduction du premier vaccin contre la poliomyétile en 1958, la maladie a tué plus de 2 200 personnes (selon les déclarations obligatoires qui ne sont pas exhaustives).
Mais attention : la polio revient quand la vaccination recule
18 ans après sa disparition, la poliomyélite a fait son retour en Papouasie-Nouvelle Guinée en juin 2018. Avant la généralisation du vaccin à la fin des années 1980, cette maladie virale était un des plus terribles fléaux de l’enfance, touchant plus de 600.000 enfants par an dans le monde restant parfois handicapés à vie. Mais suite à son éradication, certains pays en voie de développement négligent le maintien de la couverture vaccinale à un niveau suffisant et l’on assiste alors à un retour du virus, parfois sous une forme mutante. Une centaine de cas sont encore recensés chaque année, selon l’OMS.
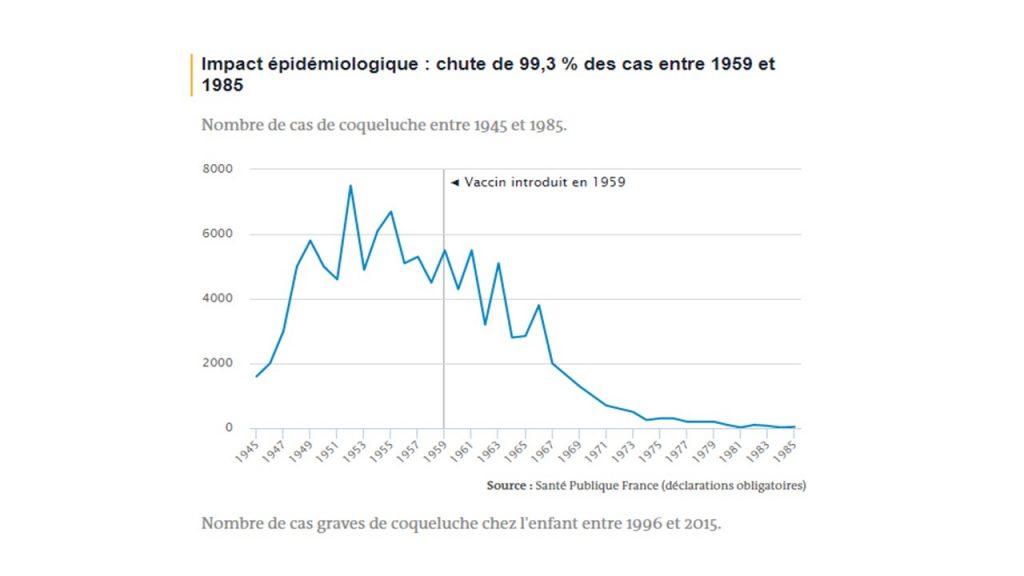
Coqueluche
Vaccin introduit en France en 1959, inscrit au calendrier vaccinal en 1966.
Couverture vaccinale
Proportion de vaccinés en 2015 parmi les sujets âgés de :
24 mois à 98,9% 6 ans à 95,8% 11 ans à 90,3% 15 ans à 84%
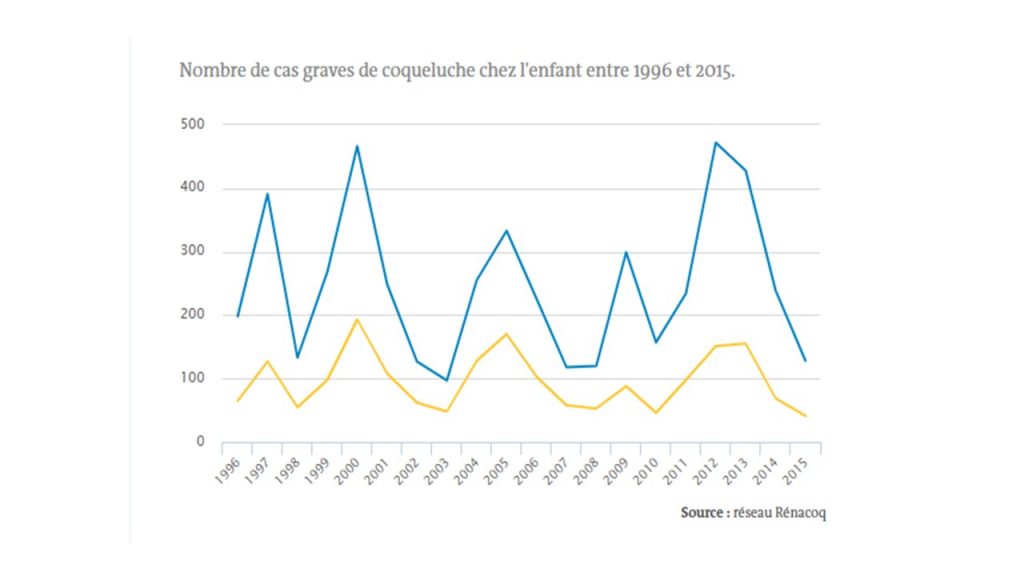
La coqueluche est une maladie mortelle seulement pendant les premiers mois de vie, la vaccination contre cette maladie respiratoire a donc pour objectif principal de protéger les nourrissons (bien que des formes sévères puissent survenir aussi chez l’adulte). L’incidence de la coqueluche, qui est provoquée par la bactérie Bordetella pertussis, a baissé suite à l’introduction du premier vaccin, le Vaxicoq, en 1959, mais c’est suite à l’inscription au calendrier vaccinal du nourrisson et à l’arrivée du vaccin Tétracoq en 1966 que l’incidence va réellement plonger jusqu’au milieu des années 1980, époque à laquelle la déclaration obligatoire fut levée.
Les données plus récentes collectées par le réseau Rénacoq depuis 1996 montrent que le vaccin actuel, dont la durée de protection est faible (entre deux et quatre ans), ne permet plus de continuer à réduire drastiquement l’incidence de la coqueluche. En effet, comme beaucoup de maladies très contagieuses, la coqueluche connaît des cycles que la vaccination ne peut briser entièrement que lorsque l’immunité de groupe est suffisante pour empêcher sa transmission. Si les nourrissons sont aujourd’hui bien protégés (avec 98,6 % de couverture à 2 ans), la bactérie continue de circuler chez les adolescents et chez les adultes, qui ne sont, eux, plus protégés. Cette situation présente un problème pour les nourrissons de moins de 2 mois qui ne sont pas vaccinés et qui ne peuvent être protégés qu’indirectement par la protection des adultes de leur entourage (dont les parents). C’est pourquoi la France a adopté une stratégie dite de « cocooning » destinée à vacciner les jeunes adultes et futurs parents, principaux contaminateurs des nourrissons.
Malgré cette stratégie, la couverture vaccinale chez les adultes reste insuffisante et n’a pas permis de briser les cycles.
En février 2016, une étude a estimé qu’une couverture vaccinale à 75 % chez les adolescents et les adultes aurait pu éviter au moins 429 cas de coqueluche chez les moins de 3 mois entre 2004 et 2012 (et au plus 617, selon la fourchette haute), ce qui correspond à une fourchette de dix à quinze morts de nourrissons évitées.
Rougeole
Vaccin introduit en France en 1968, inscrit au calendrier vaccinal en 1983.
Couverture vaccinale (2 doses)
Proportion de vaccinés en 2015 parmi les sujets âgés de :
24 mois à 78,8% 6 ans à 83,2% 11 ans à 93,2% 15 ans à 83,9%
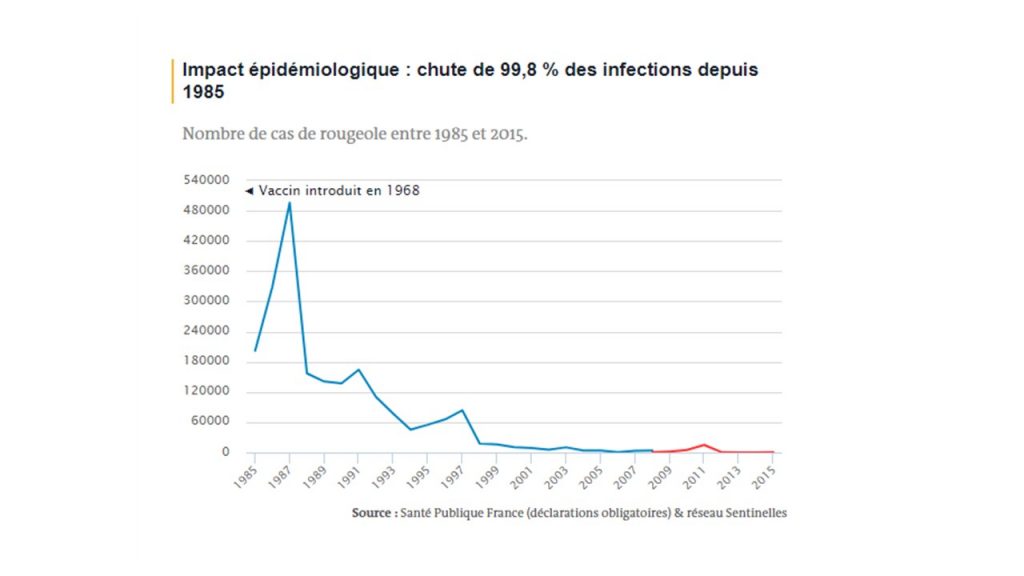
La rougeole, infection virale éruptive, fait l’objet d’un programme d’éradication en France et en Europe sous l’égide de l’OMS depuis 2005. Cette maladie hautement contagieuse touche principalement les nourrissons et peut entraîner chez eux des complications rares mais sévères, voire mortelles (encéphalite, pneumopathie, etc.). Surveillée depuis 1985 par le réseau Sentinelles (créé en 1984) pour observer les effets de la vaccination généralisée débutée en 1983, l’incidence de la maladie a très largement chuté, passant de plusieurs centaines de milliers de cas annuels à seulement quelques centaines en 2015, au fur et à mesure que la couverture vaccinale augmentait.
En 2008, la maladie fut considérée suffisamment rare pour rendre obligatoire sa déclaration par n’importe quel médecin, permettant de suivre sa progression de manière plus précise qu’avec le réseau Sentinelles. Malheureusement, la couverture vaccinale insuffisante pour les deux doses nécessaires du vaccin a provoqué une épidémie de rougeole inédite en France entre 2008 et 2012.
Depuis 2008, 43 000 cas de rougeole ont été déclarés dans l’Hexagone (en prenant en compte la sous-déclaration), entraînant 6 655 hospitalisations (selon le programme de médicalisation des systèmes d’information – PMSI), près de 1 500 pneumopathies graves, 31 encéphalites, une myélite et deux syndromes de Guillain-Barré. Au moins dix personnes sont mortes de la rougeole lors de l’épidémie : trois sujets vaccinables mais non vaccinés et sept ayant des contre-indications (immuno-dépressives, c’est-à-dire que leurs défenses immunitaires étaient largement affaiblies ou inexistantes, rendant leur protection dépendante de la vaccination des autres).
La contagiosité de la maladie est telle qu’en l’absence d’une très haute couverture vaccinale des deux doses requises (estimée suffisante vers 95 %), le risque de nouvelles épidémies n’est pas écarté. En 2015, la maladie a atteint 364 nouveaux cas (dûs à un foyer épidémique en Alsace) et en 2017, entre le 1er janvier et le 15 juin, ce sont 295 cas qui ont été signalés (un autre foyer épidémique en Lorraine a été détecté). A la date du 30 avril, deux cas d’encéphalite et 18 pneumopathies graves ont été recensés. Le 27 juin, une jeune fille de 16 ans qui n’était pas vaccinée est décédée de la rougeole.
La couverture vaccinale insuffisante peut notamment s’expliquer par la controverse provoquée par l’étude parue en 1998 dans la revue The Lancet par le britannique Andrew Wakefield, faisant le lien entre le vaccin ROR et l’autisme. Alors même que l’étude en question a été strictement contredite par tous les travaux de recherche ultérieures, que la revue l’ayant publiée s’est rétractée, qu’elle était gravement entachée de manquements méthodologiques et motivée par un financement de son auteur, l’impact médiatique qu’elle a eu sur l’opinion occidentale a alimenté une méfiance qui perdure.
Rubéole
Vaccin introduit en France en 1976, inscrit au calendrier vaccinal en 1983.
Couverture vaccinale (2 doses)
Proportion de vaccinés en 2015 parmi les sujets âgés de :
24 mois à 78,8% 6 ans à 83,2% 11 ans à 93,2% 15 ans à 83,9%
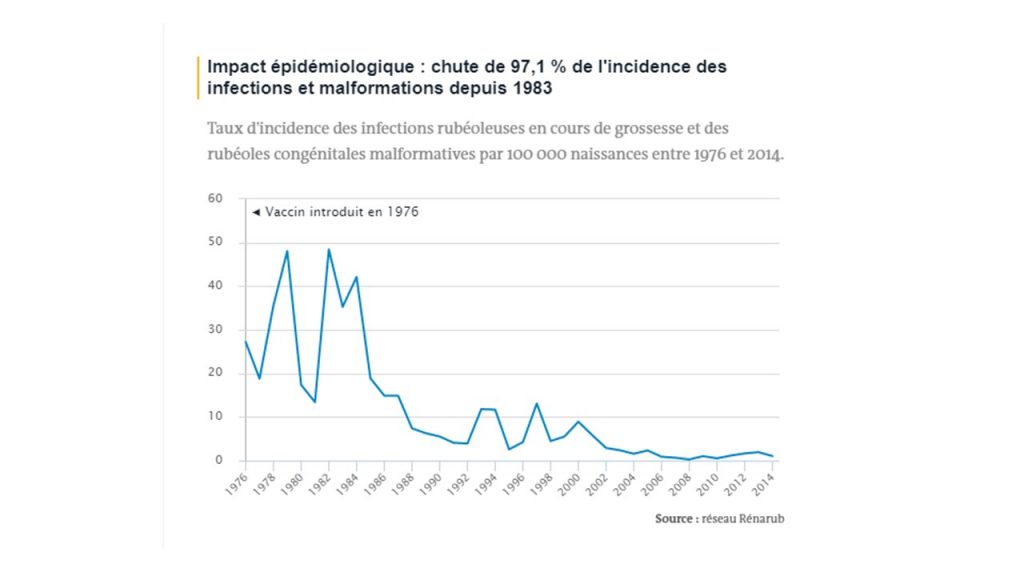
La rubéole est une maladie infectieusevirale bénigne qui touche principalement les enfants de moins de 3 ans, mais peut provoquer de graves malformations congénitales à un nouveau-né (voire la mort du fœtus) lorsque la mère est atteinte dans le premier trimestre de sa grossesse.
Après quelques années de variations entre l’introduction du vaccin (1976) et son inscription au calendrier vaccinal (1983), l’incidence des infections rubéoleuses en cours de grossesse et des malformations congénitales a durablement baissé et touche désormais environ une naissance sur cent mille. Le docteur Daniel Lévy-Bruhl (Santé publique France) , responsable de la vaccination, estimait en 2016 que les 58 infections en cours de grossesse (dont six rubéoles malformatives) déclarées entre 2004 et 2013 auraient pu être évitées si le calendrier vaccinal avait été respecté (c’est-à-dire si la couverture vaccinale avait atteint 95 %).
Oreillons
Vaccin introduit en France et inscrit au calendrier vaccinal en 1986.
Couverture vaccinale (2 doses)
Proportion de vaccinés en 2015 parmi les sujets âgés de :
24 mois à 78,8% 6 ans à 83,2% 11 ans à 93,2% 15 ans à 83,9%
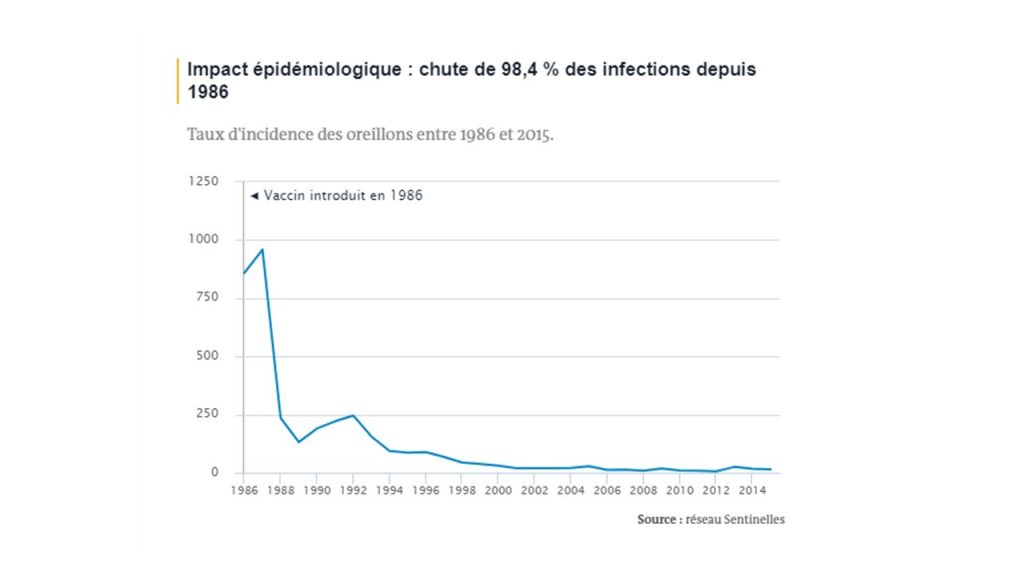
Les oreillons, maladie contagieuse virale affectant les glandes salivaires proches des oreilles, se sont largement raréfiés depuis l’introduction de la vaccination en 1986, passant de 475 000 cas annuels à moins de 9 000 en 2015. La maladie est bénigne la plupart du temps mais, à l’instar de la rougeole et de la rubéole, peut entraîner des complications graves (méningites, surdité temporaire ou définitive, inflammation des testicules), spécialement chez les adolescents et jeunes adultes (beaucoup plus rarement chez les enfants). Bien qu’un rappel soit recommandé à l’âge de 11 ans (et mieux suivi que la moyenne des rappels avec 93,2 % de couverture vaccinale à cet âge), la maladie est plus difficile à éliminer complètement en raison de la durée limitée de protection immunitaire qu’offre le vaccin actuel, moins efficace que les souches de rougeole et de rubéole présentes dans le même vaccin.
Santé publique France notait en 2016 qu’il n’est pas certain que l’atteinte d’une couverture vaccinale de 95 % avec le vaccin triple ROR permette d’éliminer définitivement les oreillons. Plusieurs cas groupés d’oreillons ont ainsi été attestés parmi des jeunes adultes vaccinés en tant que nourrissons.
Hépatite B
Vaccin introduit en France en 1982, inscrit au calendrier vaccinal en 1994.
Couverture vaccinale
Proportion de vaccinés en 2015 parmi les sujets âgés de :
24 mois à 88,1% 6 ans à 50,9% 11 ans à 45,9% 15 ans à 43,1%
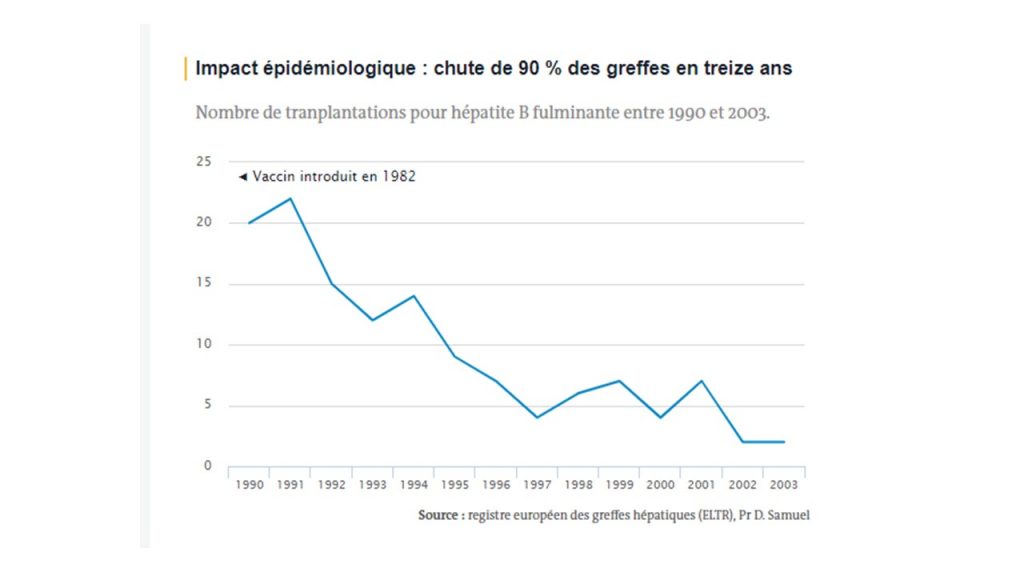
L’hépatite B est une infection d’origine viralequi, sous sa forme aiguë, se guérit en quelques semaines, mais qui, sous ses formes chronique ou fulminante, entraîne des complications sévères létales (respectivement des lésions du foie provoquant une cirrhose ou un cancer et une atteinte du foie nécessitant une greffe).
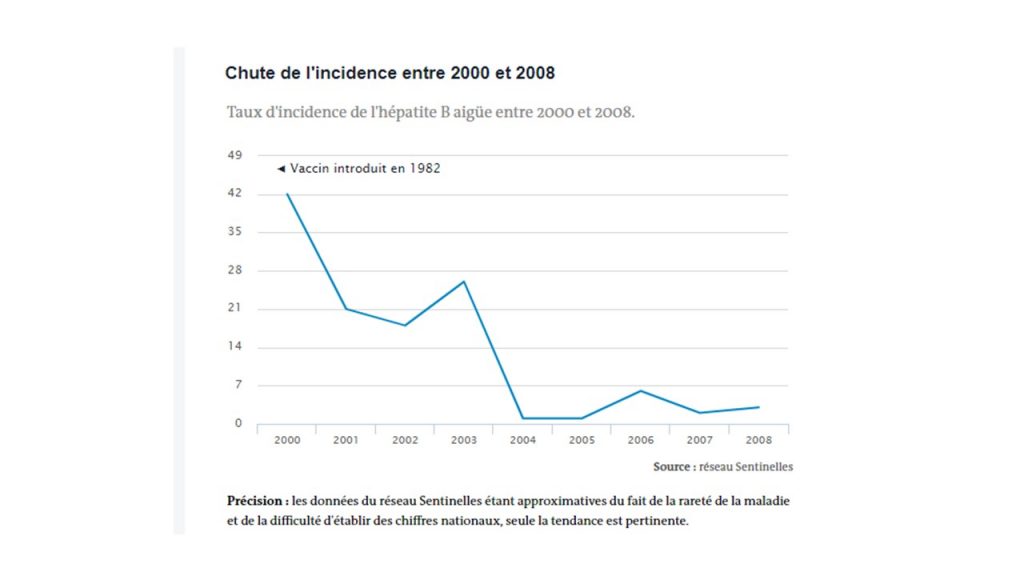
Recommandé pour les nourrissons depuis 1994 par les autorités et objet d’une grande campagne dans le milieu des années 1990, le vaccin contre l’hépatite B a contribué à réduire grandement le nombre d’hépatites B fulminantes et aiguës, malgré une couverture vaccinale insuffisante, spécialement chez les adolescents, où elle stagne à environ 45 % seulement. La couverture chez les nourrissons, au départ très faible (27,5 % en 1998 à 2 ans) a progressivement augmenté et frôle désormais les 90 % (88,1 % en 2015).
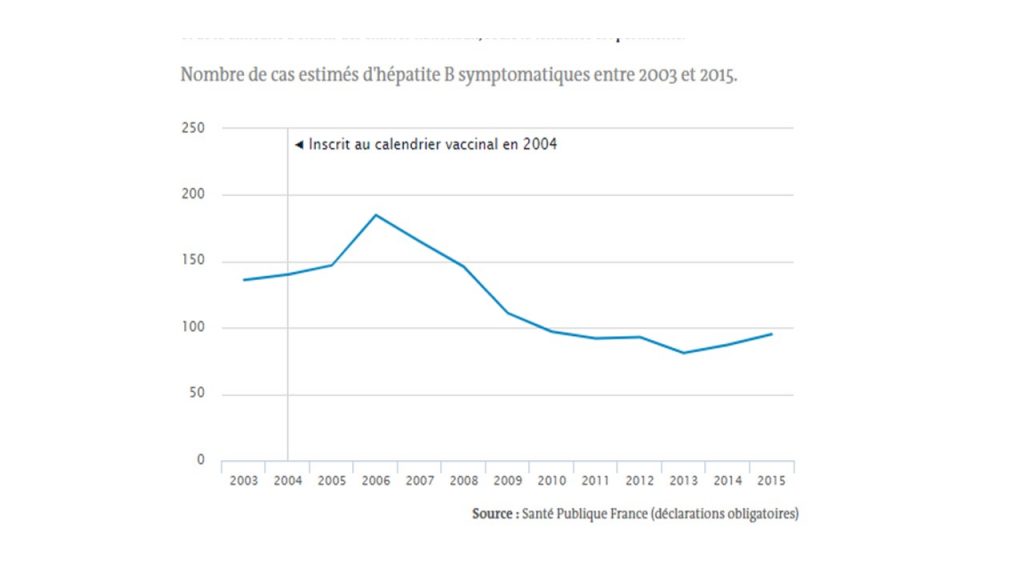
Néanmoins depuis 2003-2004, la maladie n’a que peu reculé en raison de l’insuffisance de la couverture vaccinale des adolescents et jeunes adultes, et que les gains récents de couverture vaccinale chez les nourrissons n’auront pas d’impact avant au moins quinze ans (l’hépatite B se transmet par le sang ou d’autres fluides, mais la transmission sexuelle reste le facteur de risque le plus élevé). Sur les 969 cas déclarés entre 2006 et 2013, 489 sont survenus chez des sujets ayant reçu uniquement la première dose du vaccin mais pas la seconde, pourtant requise pour assurer une protection contre la maladie.
En prenant en compte la sous-déclaration (on estime que seulement un cas sur cinq d’hépatite B est déclaré), le respect du calendrier vaccinal pourrait éviter entre 260 et 300 infections aiguës symptomatiques additionnelles chaque année.
La faible couverture vaccinale s’explique notamment par la polémique qui a entouré le vaccin contre l’hépatite B, accusé de provoquer des scléroses en plaques (SEP). Pourtant, après plusieurs années de recherche sur la question, aucun lien entre le vaccin et cette affection n’a jamais pu être démontré. Si tous les doutes ne sont pas écartés en raison des difficultés à démontrer l’absence de lien entre le vaccin contre l’hépatite B et la survenue d’une SEP, la communauté scientifique est confiante et estime « hautement probable » l’apparition de maladies préexistantes concomitante à la vaccination à l’hépatite B, étant donné le très grand nombre de Français vaccinés en quelques années (25 millions de personnes entre 1994 et 2000). Sur la dizaine d’études menées sur la question, neuf ont conclu à une absence de lien de causalité et une seule a conclu à une augmentation significative du risque de développer une SEP.
Dans le cas où un lien existerait, deux études ont tenté de modéliser le rapport bénéfice/risque. Une étude française montre que la vaccination de 800 000 préadolescents de 10 ans à 12 ans exposerait à 1,1 cas supplémentaire de sclérose en plaques tout en évitant jusqu’à 21 cas d’hépatite fulminante et 49 cirrhoses. L’étude italienne montre que la vaccination de 100 000 adolescents de 12 ans entraînerait 0,4 à 1 cas supplémentaire de sclérose tout en évitant 1 063 nouvelles hépatites et 51 cirrhoses. Ces études sont faites sous l’hypothèse d’un lien entre cette maladie et le vaccin, hypothèse qui n’est pour l’heure pas démontrée.
Haemophilus Influenzae B
Vaccin introduit en France et inscrit au calendrier vaccinal en 1992.
Couverture vaccinale
Proportion de vaccinés en 2015 parmi les sujets âgés de :
9 mois à 96,6% 24 mois à 98% 11 ans à 79,4%
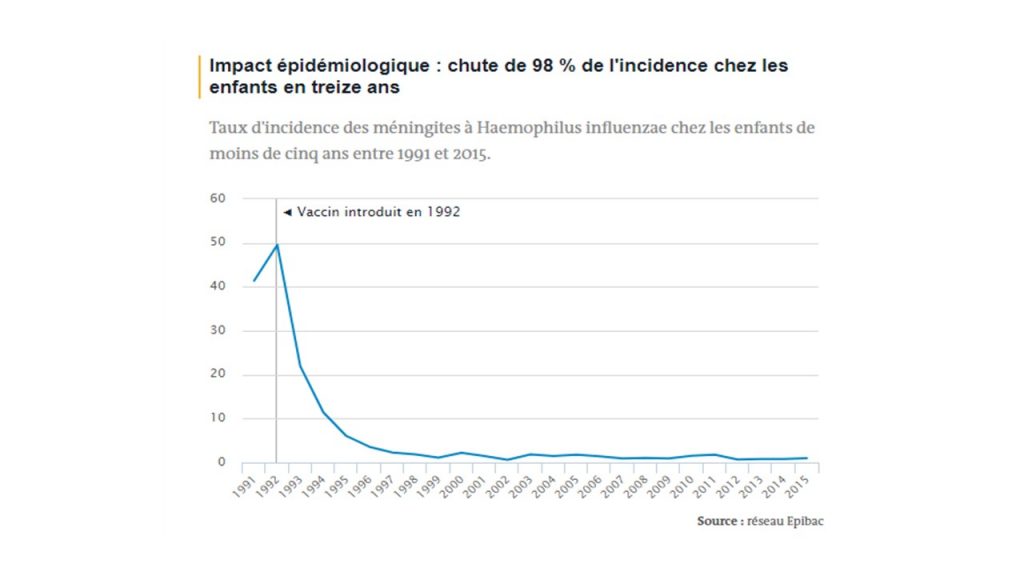
Le vaccin contre Haemophilus influenzae a permis de réduire drastiquement les infections invasives (principalement des méningites) que cette bactérie provoque. De cinquante cas pour cent mille personnes, l’incidence a chuté à moins d’un cas pour cent mille personnes en moins de dix ans de vaccination. Lors de l’introduction de celle-ci en 1992, cette bactérie était responsable de plus de mille cas chez l’enfant, provoquant près de 600 méningites, une trentaine de décès et une centaine de cas avec séquelles définitives.
Depuis, aucune infection invasive due à cette bactérie n’a été diagnostiquée chez un enfant ayant reçu la série vaccinale complète, et l’immunité de groupe engendrée par la haute couverture vaccinale a pu également réduire les risques chez les nourrissons de moins de 3 mois, trop jeunes pour être vaccinés. Entre 1996 et 2012, 43 cas de méningite ont été diagnostiqués chez des enfants non vaccinés (29) ou partiellement vaccinés (14), dont une grande partie était évitable par la vaccination.
Pneumocoque
Vaccin introduit en France et inscrit au calendrier vaccinal en 2003.
Couverture vaccinale
Proportion de vaccinés en 2015 parmi les sujets âgés de :
9 mois à 92,4% 24 mois à 91,4%
Le pneumocoque est une bactérie provoquant des infections invasives sources de complications graves, telles que des méningites, septicémies ou des pneumonies, et peut occasionner des séquelles sévères (épilepsie, surdité, etc.), dont le taux de mortalité est très haut (10 % à 30 % chez l’adulte, 10 % chez l’enfant).
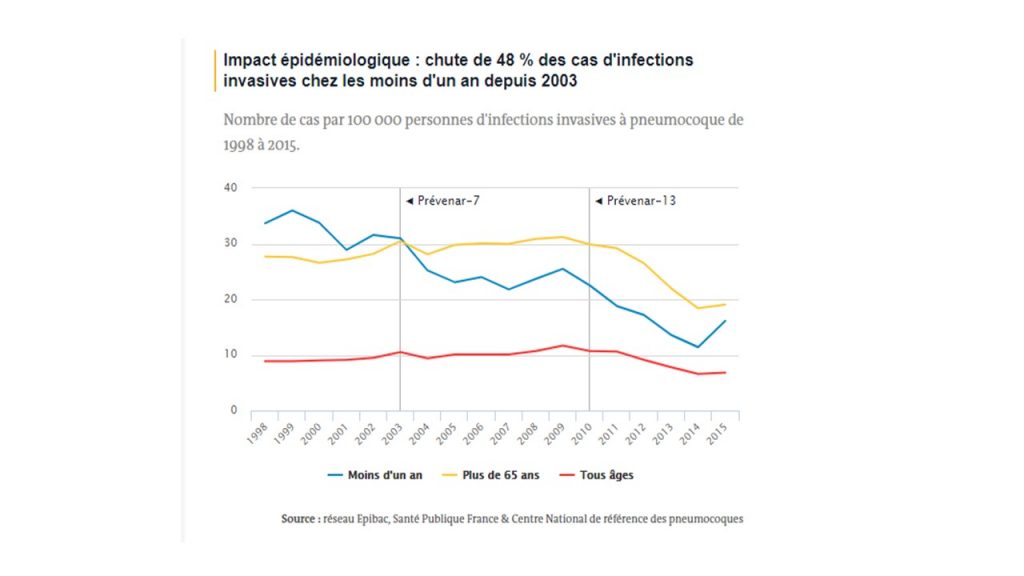
La vaccination débutée en 2003 a permis un recul certain mais limité des infections invasives dues à la bactérie. Les baisses sont de 48 % et 38,5 % pour, respectivement, les plus jeunes (moins 1 an) et les seniors (plus de 65 ans). La baisse de l’incidence chez les plus âgés étant un bénéfice indirect de l’immunité de groupe obtenue par la vaccination des plus jeunes. Cette réduction limitée s’explique notamment par l’inefficacité du premier vaccin à combattre tous les pneumocoques (le Prévenar-7), celui-ci ne contenant que sept sérotypes (sept variantes de la bactérie) alors qu’il existe 94 souches recensées en circulation.
Le Prévenar-13, un vaccin contenant treize sérotypes responsables en 2008 de 67,8 % des infections chez les enfants de 0 à 23 mois et de 77,6 % des infections pour les 1 à 3 ans l’a remplacé en 2010 et permet de protéger plus efficacement les nourrissons. Malgré cela, le vaccin actuel à treize sérotypes est jugé peu apte à éliminer totalement les infections par pneumocoque, car les sérotypes non ciblés par le vaccin ont tendance à émerger et à « remplacer » ceux qui déclinent. Le phénomène est plus léger que lorsque le premier vaccin à sept sérotypes était utilisé, mais persiste.
Entre 2003 et 2007, on estime qu’une meilleure couverture vaccinale aurait pu éviter entre 45 et 121 cas d’infections invasives dues au pneumocoque, correspondant à une fourchette de cinq à douze morts évitables et quatorze à trente-six enfants atteints de séquelles elles aussi évitables.
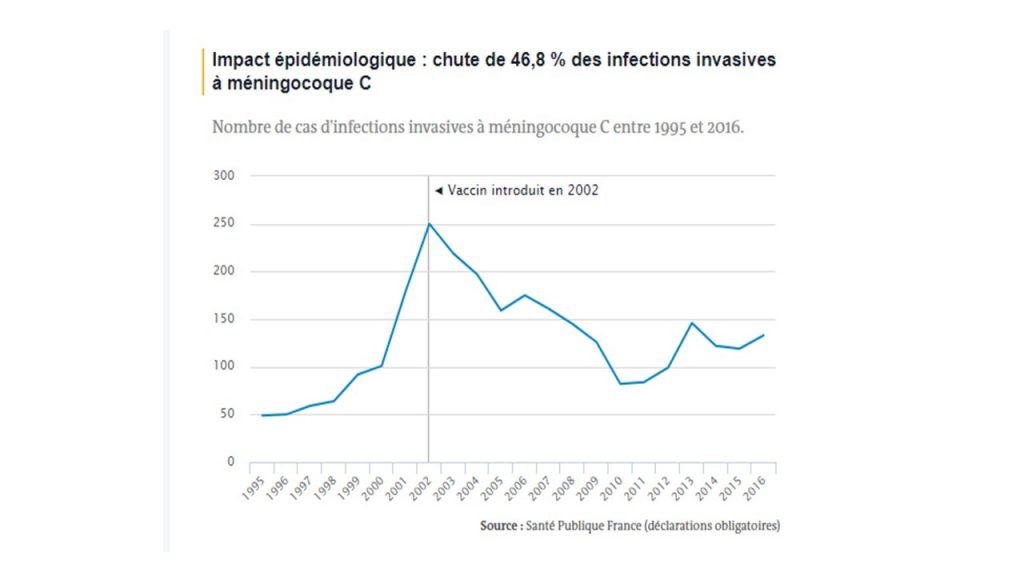
Méningocoque C
Vaccin introduit en France en 2002 et inscrit au calendrier vaccinal en 2010.
Couverture vaccinale
Proportion de vaccinés en 2016 parmi les sujets âgés de :
2 ans à 70,9% 3-9 ans à 65,5% 10-14 ans à 35,7% 15-19 ans à 25,5% 20-25 ans à 10,1%
Les infections à méningocoque C sont dues à Neisseria meningitidis (une bactérie présente dans la gorge de 30 % des adolescents et 10 % des adultes) et provoquent des méningites et des septicémies redoutables (mortelles dans 20 % à 30 % des cas). Les infections invasives touchent surtout les nourrissons, les jeunes enfants et les jeunes adultes de 15 ans à 24 ans.
Malheureusement, la couverture vaccinale est largement insuffisante pour espérer faire reculer durablement et efficacement ces infections potentiellement mortelles ou causes de séquelles définitives. L’incidence a nettement baissé dès 2002 pendant huit ans, avant de croître à nouveau, commençant un nouveau cycle que la faible couverture vaccinale n’a pas permis d’enrayer.
Entre 2011 et 2015, 569 cas de ces infections ont été déclarés, dont 255 sont survenus chez des sujets non vaccinés ciblés par le vaccin (de 1 an à 24 ans). Les vingt-cinq décès qui en ont résulté ont été estimés quasiment tous évitables par une haute couverture vaccinale. Chez nos voisins européens (Royaume-Uni, Pays-Bas) ayant atteint une couverture vaccinale élevée (supérieure à 85 %), le vaccin a permis une réduction de plus de 80 % des cas.
Multiplier les vaccins nuit au système immunitaire des enfants
À la naissance, les enfants passent d’un environnement stérile à un monde peuplé de milliards de micro-organismes. Heureusement, leur système immunitaire peut déjà y faire face, de même qu’il peut tout à fait affronter plusieurs vaccins à la fois. Mieux encore, les vaccins (qui contiennent des versions tuées ou atténuées des virus et bactéries) stimulent le système immunitaire en lui permettant de fabriquer des défenses. Une étude indépendante parue en 2002 dans la revue Pediatrics a estimé que le système immunitaire des jeunes enfants peut théoriquement répondre à 10 000 vaccins à la fois. «Si 11 vaccins étaient administrés en une seule fois à un enfant, environ 0,1 % de son système immunitaire serait mobilisé», indiquaient les auteurs. De plus, vacciner précocement les enfants permet de les protéger contre certaines maladies contagieuses, comme la coqueluche, la rougeole ou les infections à Haemophilus influenzae de type b.
L’immunité innée est suffisante pour faire face aux maladies ????
Ceci est un second argument des opposants aux vaccins. Certes, à la naissance, les nouveau-nés sont protégés contre certaines maladies grâce aux anticorps transmis par leur mère. Mais cette immunité disparaît après quatre mois tout au plus. C’est donc une protection partielle, transitoire et insuffisante. L’allaitement apporte également des éléments de défense, mais, encore une fois, ceux-ci ne confèrent qu’une protection partielle, insuffisante.
Il est bien sûr possible de s’immuniser contre une maladie en la contractant. Mais cela fait courir bien plus de risques que la vaccination. Ainsi, une personne qui attrape la rougeole sans être vaccinée aura une chance sur 500 d’en mourir. Alors que la vaccination complète (deux doses) empêche de contracter la maladie. Bien sûr, des événements indésirables peuvent survenir, mais ils sont rares et généralement sans gravité. Le taux de signalements, toutes gravités confondues, est de 1,25 cas pour 100.000 doses vaccinales dans le monde.
Les vaccins causent l’autisme ?????
En 1998, la revue scientifique The Lancet publie une étude suggérant que la vaccination rougeole-oreillons-rubéole (ROR) pourrait entraîner l’autisme. Cette étude présentait de nombreuses limites et de plus ne s’appuyait que sur 12 cas et sans groupe contrôle. Néanmoins, cette hypothèse se répand comme une traînée de poudre. Très rapidement, de nouvelles études ont été conduites et aucune n’a permis de valider cette hypothèse. En 2004, 10 des 12 auteurs ont annoncé le retrait de leur signature car de leur propre aveu,«aucun lien n’a pu être établi entre le vaccin ROR et l’autisme car les données étaient insuffisantes». Par la suite, il a été révélé qu’une manipulation frauduleuse des données avait été réalisée et que le directeur de l’étude, Andrew Wakefield, avait reçu des financements par des avocats ayant entrepris de poursuivre des producteurs de vaccins. En 2010, le journal scientifique a finalement pris la décision de supprimer l’étude. En vingt ans, aucune équipe scientifique au monde n’a trouvé de lien entre autisme et vaccin ROR. Malheureusement, dans l’esprit du grand public, le mal avait été fait.
Les vaccins peuvent causer la mort subite du nourrisson ????
On parle de mort subite du nourrisson lorsqu’un enfant de moins de 2 ans en bonne santé décède brutalement sans que les examens post-mortem puissent en expliquer les raisons. Ces vingt dernières années, des observations isolées et des études de cas ont suggéré une possible association entre ces décès et les vaccinations. Cependant, toutes les études épidémiologiques s’accordent à dire qu’il n’existe pas de lien de causalité. L’une d’elles, menée sur 470.000 naissances en Angleterre, suggère même que la vaccination pourrait être un facteur protecteur.
Pour l’heure, la mort subite du nourrisson reste un phénomène mal compris, mais le couchage sur le ventre ou sur le côté ainsi que le tabagisme passif et anténatal (lorsque la mère fume avant la naissance) sont deux facteurs de risque connus.
L’extension de l’obligation répond à des intérêts économiques ????
Oui, mais dans une moindre mesure. En effet, au moins 70 % des enfants en France ont déjà reçu les 8 vaccins supplémentaires concernés par l’extension de l’obligation. Pour cette raison, «l’impact financier de cette mesure est extrêmement limité», estime le laboratoire Sanofi, qui produit le vaccin hexavalent Hexyon. En 2016, les ventes de vaccins ont rapporté 4,57 milliards d’euros au laboratoire, soit 13,5% de son chiffre d’affaires total
Aluminium: une controverse très française
De toutes les craintes suscitées par les vaccins, celles concernant les adjuvants à base d’aluminium sont parmi les plus vives. Ces molécules, indispensables à l’efficacité de la plupart des vaccins, sont en effet suspectées d’être nocives.
Cette controverse scientifique est très française et a pour origine des travaux réalisés par une seule équipe de chercheurs dans le monde, installée en France. Depuis vingt ans, ils tentent d’établir un lien entre l’aluminium des vaccins et la survenue de lésions musculaires appelées myofasciites à macrophages, qui sont associées à des douleurs musculaires et à une fatigue. Fait étrange, la France concentre plus de 95% des cas de myofasciite à macrophages détectés dans le monde (457 selon la dernière étude, 1000 selon l’association Entraide aux malades de myofasciite à macrophages). Or l’aluminium est utilisé comme adjuvant sur l’ensemble de la planète depuis 1926, sans qu’aucun signal d’alerte n’ait été émis par aucun pays. N’est-ce pas étrange ?
Dans un rapport publié en 2016, l’Académie nationale de pharmacie soulignait qu’«un seul nouveau cas (de myofasciite à macrophages) serait survenu depuis 2012, alors qu’actuellement environ 12 millions de doses de vaccins contenant un adjuvant aluminique sont administrées chaque année en France». L’exposition à l’aluminum se fait aussi par l’alimentation, l’eau ou les cosmétiques. La dose maximale d’aluminium par vaccin n’est que de 0,85 mg, bien moins que la limite d’ingestion hebdomadaire fixée par les normes internationales de l’OMS. Tout en reconnaissant la souffrance endurée par les patients, l’Académie de pharmacie estime que l’analyse des études françaises n’a pas permis d’établir un lien de causalité avec les adjuvants aluminiques.
Pour conclure
Nous n’avons parlé ici que des vaccins obligatoire dans la population générale. D’autres vaccins auraient pu être abordés pour avoir fait disparaître